急性胰臟炎藏致命危機!假性囊腫與膿瘍壓迫 男敗血休克

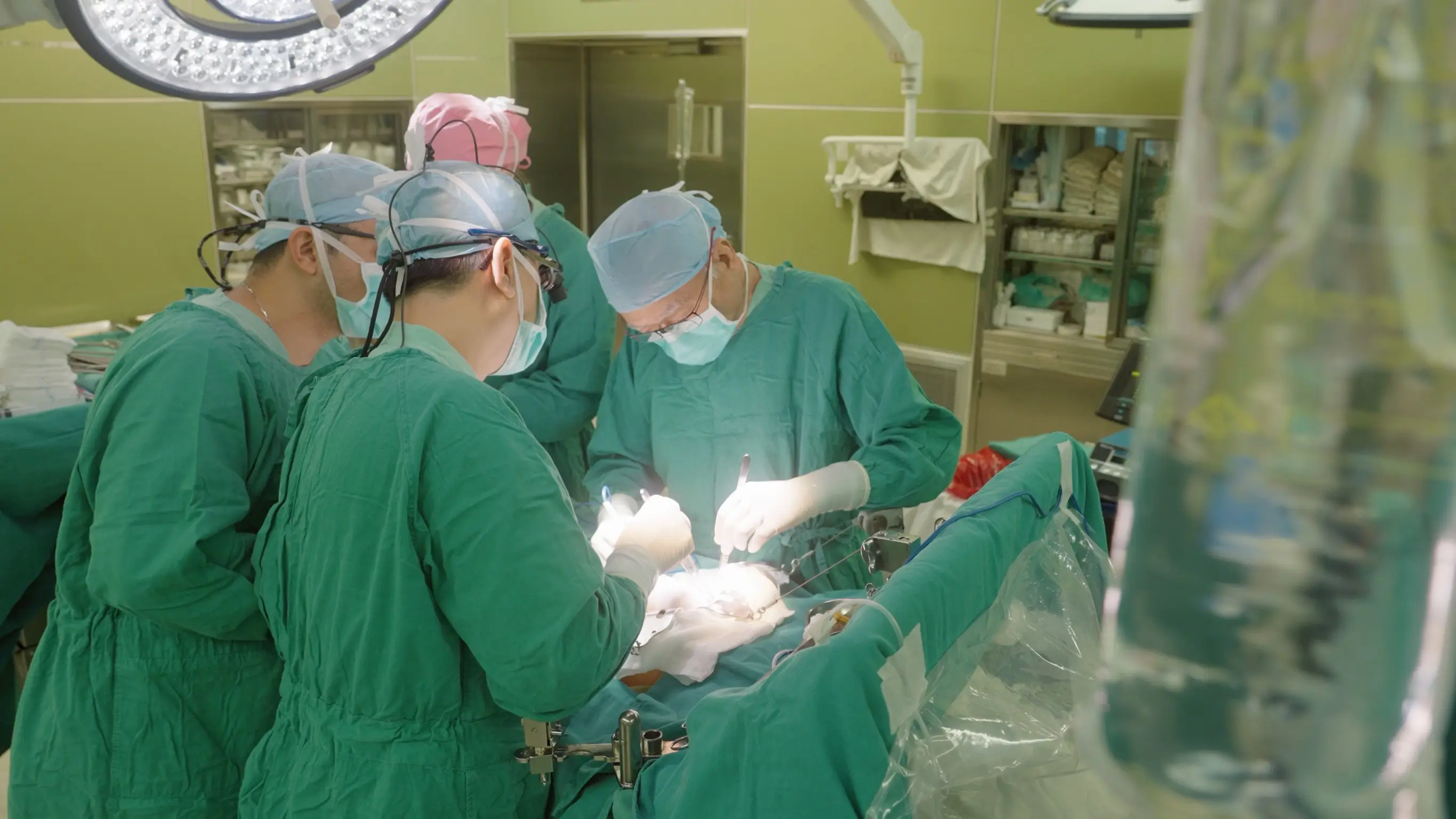
【記者林芳如/台北報導】急性胰臟炎也潛藏致命危機!一位40歲男性因家族性遺傳高血脂症導致反覆性胰臟炎,日前復發合併呼吸衰竭、腎衰竭與敗血性休克,胰臟炎併發症形成的假性囊腫與膿瘍成為棘手挑戰,北市聯醫團隊利用內視鏡微創手術有效排出壞死組織或囊液,成功避免傳統外科手術的巨大創傷與高風險,為病患帶來治療新希望。
台北市聯合醫院和平婦幼院區消化內科主治醫師黃柏翰指出,約15%急性胰臟炎患者會產生胰臟壞死性胰臟炎,形成積液或假性囊腫,若擴大恐壓迫周邊器官,甚至引發敗血症。
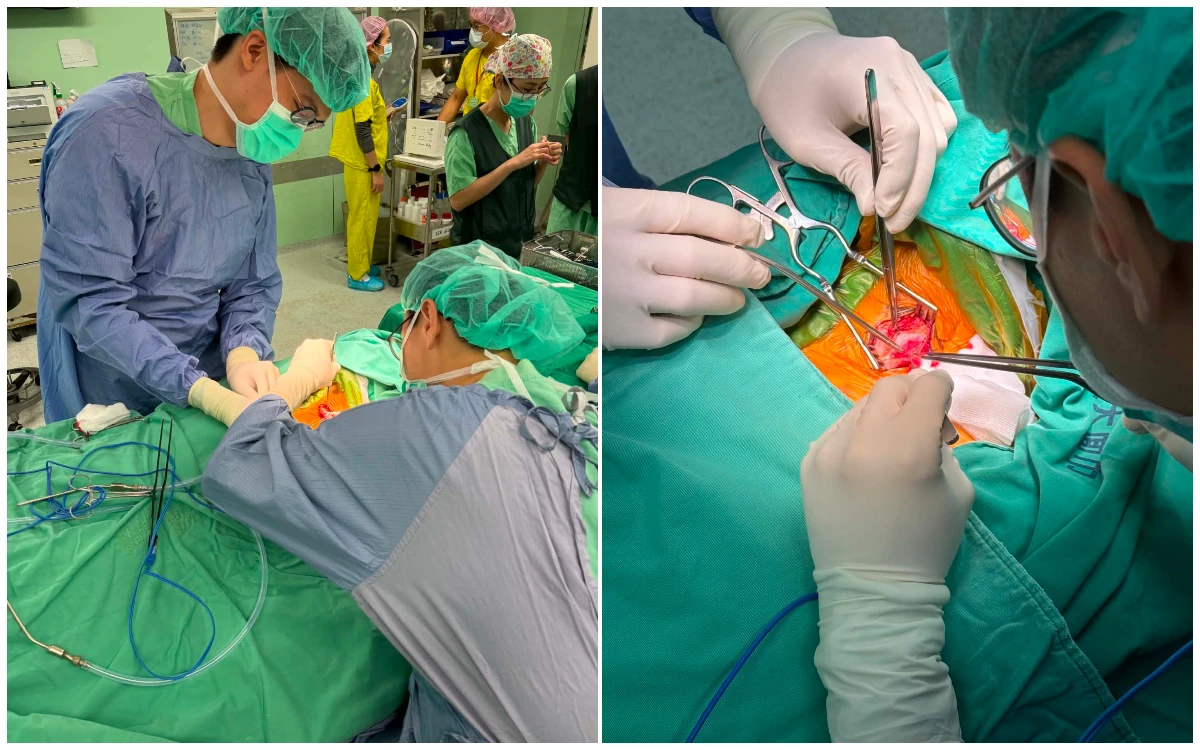
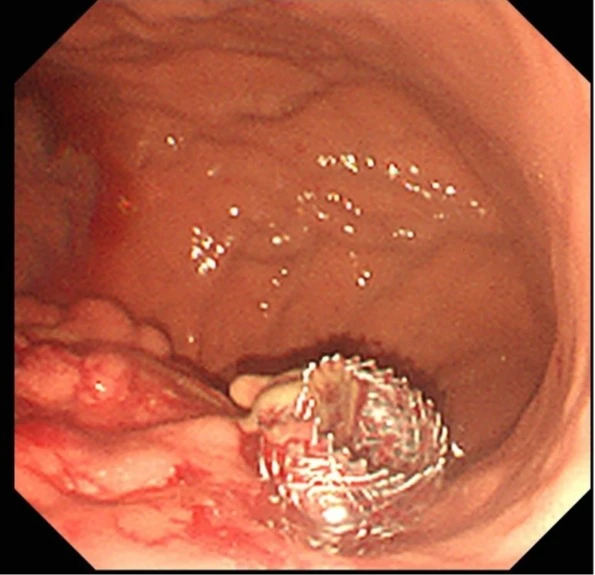
這名男病患情況一度危急,經過六周的抗生素治療,感染逐步控制,然而,胰臟炎併發症形成的假性囊腫與膿瘍卻成為後續治療的棘手挑戰。黃柏翰為這位病患執行內視鏡超音波導引下胰臟膿瘍金屬支架引流術。
這項微創手術透過內視鏡,將金屬支架精準地放置於胰臟病灶處並與胃內建立引流通道,有效排出壞死組織或囊液,成功避免了傳統外科手術的巨大創傷與高風險。健保已將此新式金屬支架納入給付範圍,大幅減輕病患的經濟負擔。

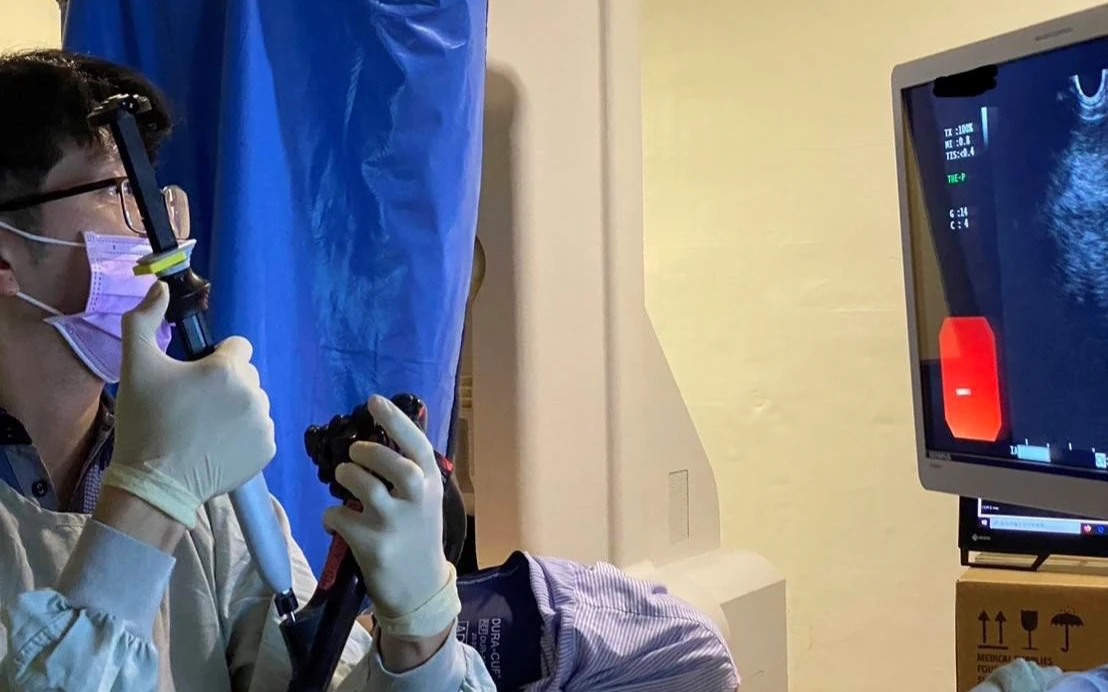
除了胰臟炎,「癌王」胰臟癌早期症狀不明顯,常與腸胃炎等疾病混淆,因此超過八成的病患確診時已是中晚期。黃柏翰指出,胰臟深處於人體後腹腔,加上腹部悶痛、食慾不振、體重驟降或黃疸等初期症狀多變,很容易被輕忽。他強調,若民眾有這些疑似症狀、胰臟癌家族史,或健檢發現腫瘤指數CA199異常升高,都應考慮內視鏡超音波(EUS)檢查。
黃柏翰表示,內視鏡超音波能高解析度地近距離觀察胰臟,對於早期病灶或切片診斷有極大幫助。